Tác giả: Khổng Vệ Kiện
Người duyệt: Triệu Ngân Long
Ung thư vú hiện nay đã trở thành khối u ác tính phổ biến nhất ở phụ nữ, đe dọa nghiêm trọng đến sức khỏe nữ giới. Nhiều bằng chứng y học dựa trên chứng cứ cho thấy, sàng lọc ung thư vú có thể nâng cao tỷ lệ chẩn đoán sớm ung thư vú và giảm tỷ lệ tử vong. Sàng lọc ung thư vú được thực hiện thông qua các phương pháp kiểm tra vú hiệu quả, đơn giản và tiết kiệm, nhằm phát hiện sớm, chẩn đoán kịp thời và điều trị sớm, từ đó giảm thiểu tỷ lệ tử vong do ung thư vú. Do đó, chẩn đoán và sàng lọc sớm chính là chìa khóa để giảm tỷ lệ tử vong liên quan đến ung thư vú.
*Đối tượng sàng lọc:
Dựa trên các đặc điểm sinh lý của bộ ngực phụ nữ Trung Quốc cũng như đặc điểm dịch tễ học của ung thư vú, khuyến cáo rằng những phụ nữ có nguy cơ thông thường trong độ tuổi từ 45 đến 70 nên thực hiện sàng lọc ung thư vú. Những phụ nữ có nguy cơ thông thường là tất cả phụ nữ trong độ tuổi phù hợp, ngoại trừ nhóm có nguy cơ cao. Người có nguy cơ cao nên bắt đầu sàng lọc ung thư vú từ 40 tuổi, phụ nữ đáp ứng bất kỳ điều kiện nào trong các điều kiện a), b), c) sau đây sẽ được coi là có nguy cơ cao về ung thư vú.
a) Có lịch sử gia đình di truyền, tức là có ít nhất một trong các yếu tố sau:
1) Có người thân cấp một mắc ung thư vú hoặc ung thư buồng trứng;
2) Có hai hoặc nhiều người thân cấp hai mắc ung thư vú trước 50 tuổi;
3) Có hai hoặc nhiều người thân cấp hai mắc ung thư buồng trứng trước 50 tuổi;
4) Có ít nhất một người thân cấp một mang đột biến di truyền BRCA1/2 đã được xác định; hoặc bản thân có mang đột biến di truyền BRCA1/2.
Chú thích: Người thân cấp một bao gồm mẹ, con gái và chị em; người thân cấp hai bao gồm cô, dì, bà và bà ngoại.
b) Có ít nhất một trong các yếu tố sau:
1) Tuổi hành kinh đầu tiên không quá 12 tuổi;
2) Tuổi mãn kinh không nhỏ hơn 55 tuổi;
3) Có tiền sử sinh thiết vú hoặc phẫu thuật các bệnh lý lành tính ở vú, hoặc có tiền sử tăng sinh không điển hình được xác nhận bằng bệnh lý ở vú (tiểu thùy hoặc ống);
4) Sử dụng phương pháp thay thế hormone kết hợp “estrogen và progesterone” không dưới sáu tháng;
5) Sau 45 tuổi, xét nghiệm X-quang vú chỉ ra loại mô vú (hoặc mật độ vú) là độ đặc không đồng nhất hoặc độ đặc.
c) Có ít nhất hai trong các yếu tố sau:
1) Không có tiền sử cho con bú hoặc thời gian cho con bú dưới 4 tháng;
2) Không có tiền sử sinh con sống (bao gồm cả việc chưa từng sinh nở, sảy thai, thai chết lưu) hoặc tuổi sinh con đầu tiên không dưới 30 tuổi;
3) Chỉ sử dụng hormone thay thế “estrogen” không dưới sáu tháng;
4) Có ít nhất 2 lần sảy thai (bao gồm cả sảy thai tự nhiên và sảy thai nhân tạo).
***Phương pháp và tần suất sàng lọc:** Siêu âm vú, chụp X-quang vú, kiểm tra dấu ấn ung thư vú, kiểm tra kháng thể tự nguyện đối với ung thư vú, v.v. Đối với nhóm có nguy cơ thông thường và có nguy cơ cao, cần lựa chọn các phương pháp và tần suất sàng lọc khác nhau.
1 Nhóm có nguy cơ thông thường
a) Nên thực hiện siêu âm vú mỗi 1 đến 2 năm;
b) Nếu không có điều kiện siêu âm vú, nên sử dụng chụp X-quang vú.
2 Nhóm có nguy cơ cao
a) Nên thực hiện siêu âm vú kết hợp với chụp X-quang vú hàng năm;
b) Đối với những khu vực không đủ điều kiện chụp X-quang vú, nên chọn siêu âm vú để kiểm tra;
c) Đối với những người mang đột biến BRCA1/2, nên kết hợp siêu âm vú và chụp X-quang vú cùng với kiểm tra MRI.
*Tầm quan trọng của siêu âm vú trong sàng lọc ung thư vú:
Siêu âm vú là một kỹ thuật kiểm tra không xâm lấn, không có bức xạ, chi phí thấp và dễ thực hiện, đặc biệt phù hợp cho việc sàng lọc ung thư vú ở phụ nữ mang thai và phụ nữ trẻ. Kiểm tra siêu âm vú không bị ảnh hưởng bởi mật độ mô vú, có thể điều chỉnh góc để đánh giá hình dạng, cấu trúc bên trong và lớp rìa của khối u vú từ nhiều hướng, kiểm tra tình trạng máu nội bộ, giúp phân biệt giữa tổn thương lành tính và ác tính cũng như tổn thương dạng nang. Các nghiên cứu cho thấy tỷ lệ phát hiện ung thư vú khi sử dụng siêu âm như một phương pháp sàng lọc tương đương với tỷ lệ phát hiện qua chụp X-quang vú, thậm chí cao hơn đáng kể trong việc phát hiện sớm ung thư vú xâm lấn.
*Xét nghiệm hình ảnh hạt nhân đối với ung thư vú:
Một,
PET-CT
PET/CT có những ưu điểm đặc biệt trong việc chẩn đoán, phân loại và tái phân loại ung thư vú, theo dõi hiệu quả điều trị, lựa chọn vị trí chọc dò và đánh giá trước phẫu thuật, cũng như lập kế hoạch điều trị. PET/CT có thể cung cấp đánh giá toàn diện tình trạng các cơ quan và bộ phận của cơ thể qua hình ảnh toàn thân, giúp xác định tình trạng khối u ngầm, hạch bạch huyết và sự di căn toàn thân, cung cấp sự đánh giá chính xác về tình trạng bệnh và hướng dẫn điều trị cho bệnh nhân. Khuyến cáo những người đủ điều kiện thực hiện kiểm tra PET-CT.
1. Chẩn đoán và phân loại ung thư vú
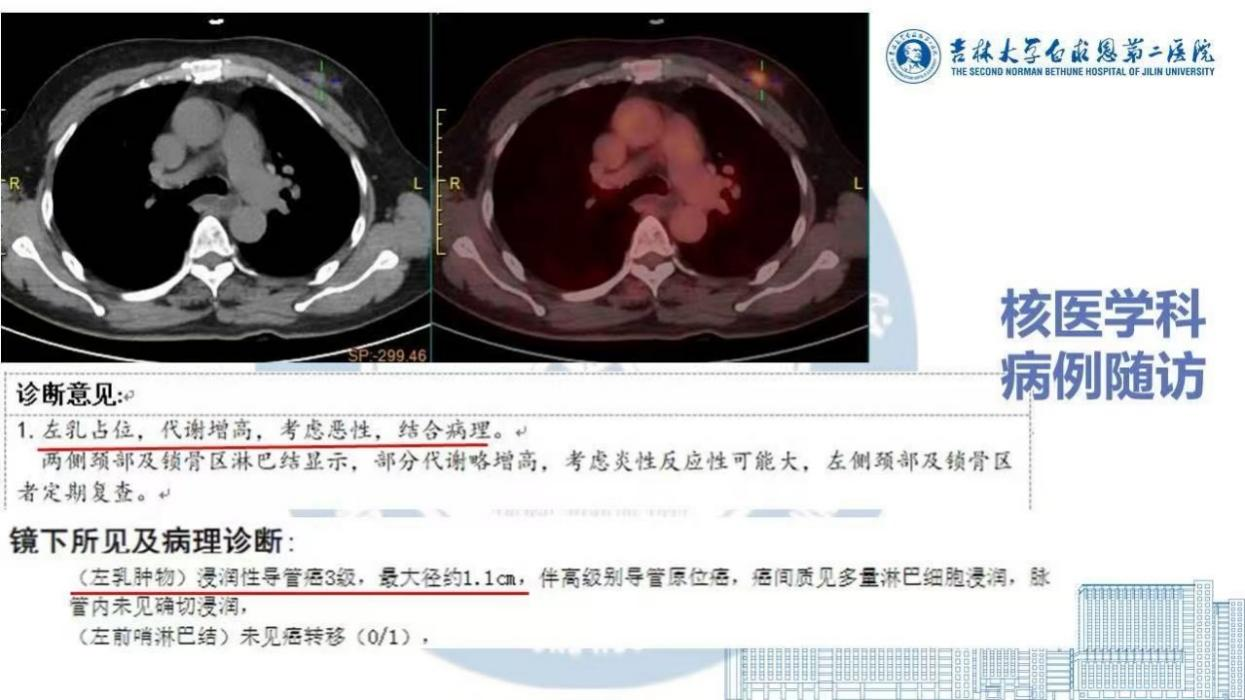
2. Phân loại ung thư vú
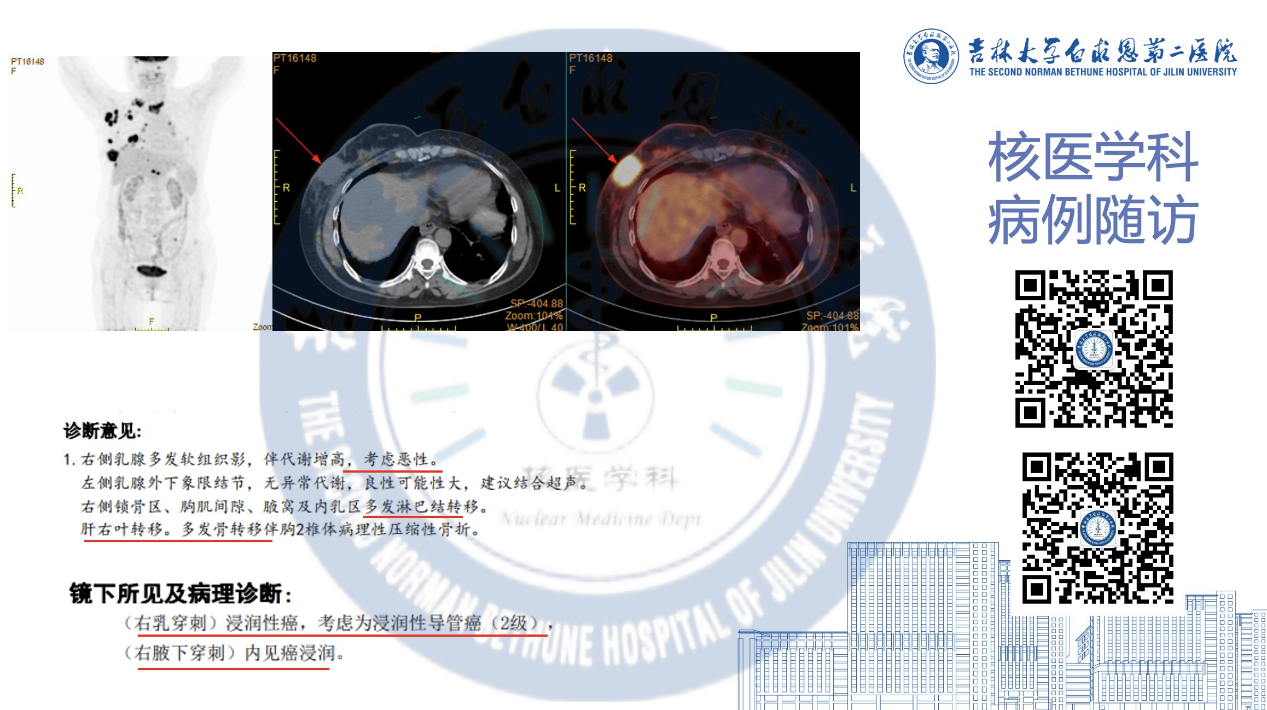
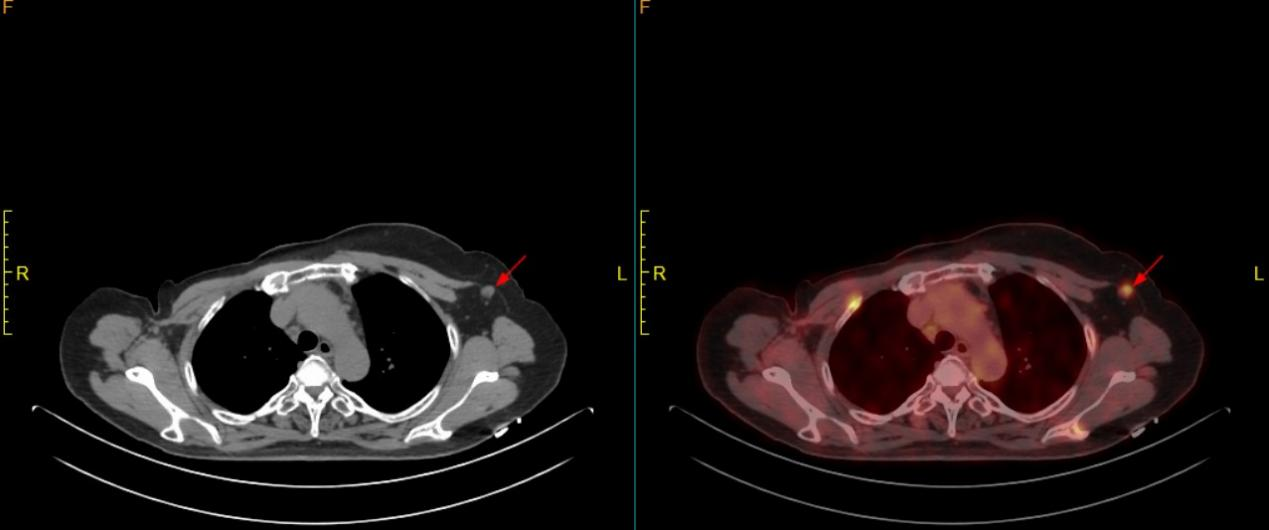
3. Hướng dẫn lựa chọn vị trí chọc dò
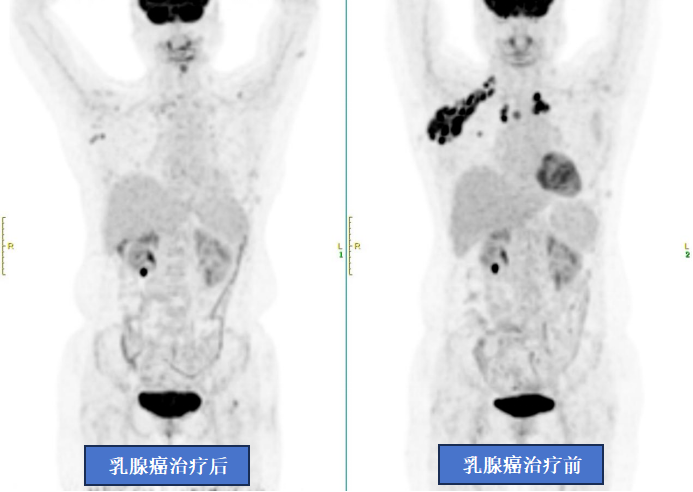
4. Đánh giá hiệu quả điều trị ung thư vú
Hai,
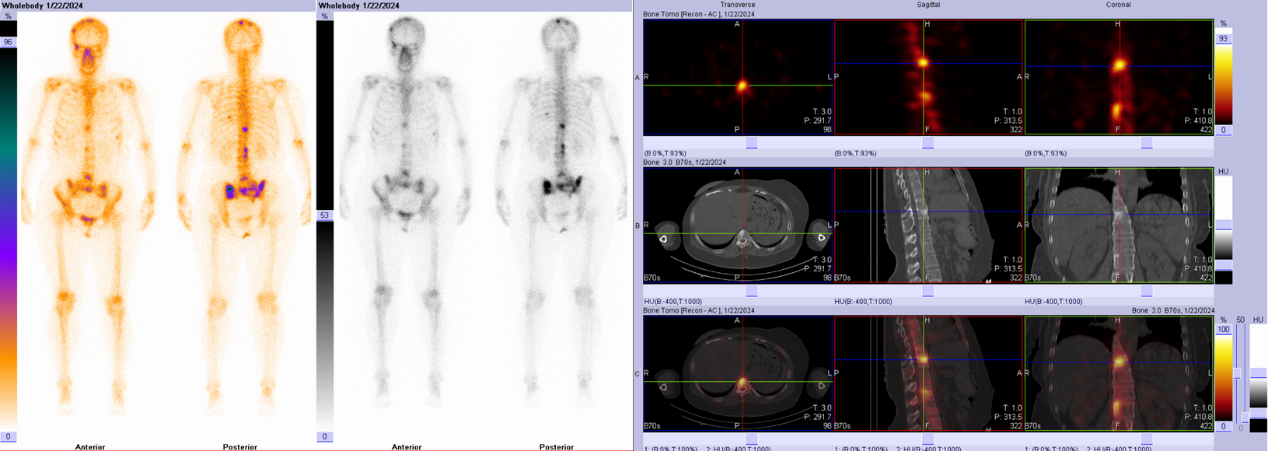
Chụp xương (hình ảnh xương toàn thân)
Chụp xương là kiểm tra thường quy để xác định liệu bệnh nhân ung thư vú có gặp di căn đến xương hay không, là phương pháp sàng lọc đầu tiên cho sự di căn xương.
Ba,
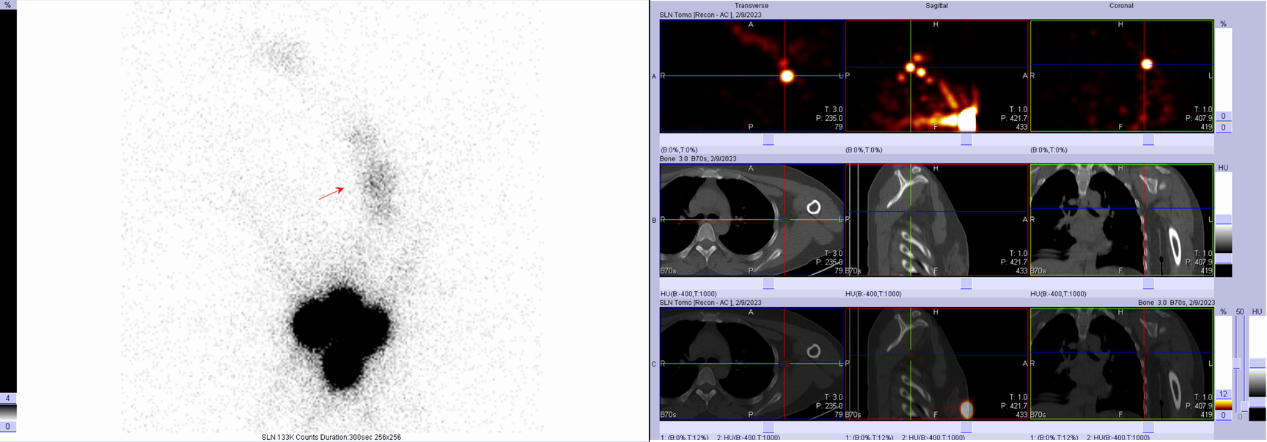
Hình ảnh hạch bạch huyết cảnh báo
Hình ảnh hạch bạch huyết cảnh báo có thể phát hiện trước hạch bạch huyết cảnh báo trước phẫu thuật, hướng dẫn xét nghiệm hạch bạch huyết này trong phẫu thuật. Qua kiểm tra bệnh lý, xác định xem hạch bạch huyết có di căn hay không, điều này có tầm quan trọng lớn trong việc quyết định các biện pháp như cắt bỏ hạch bạch huyết trong phẫu thuật ung thư vú.
Bốn,
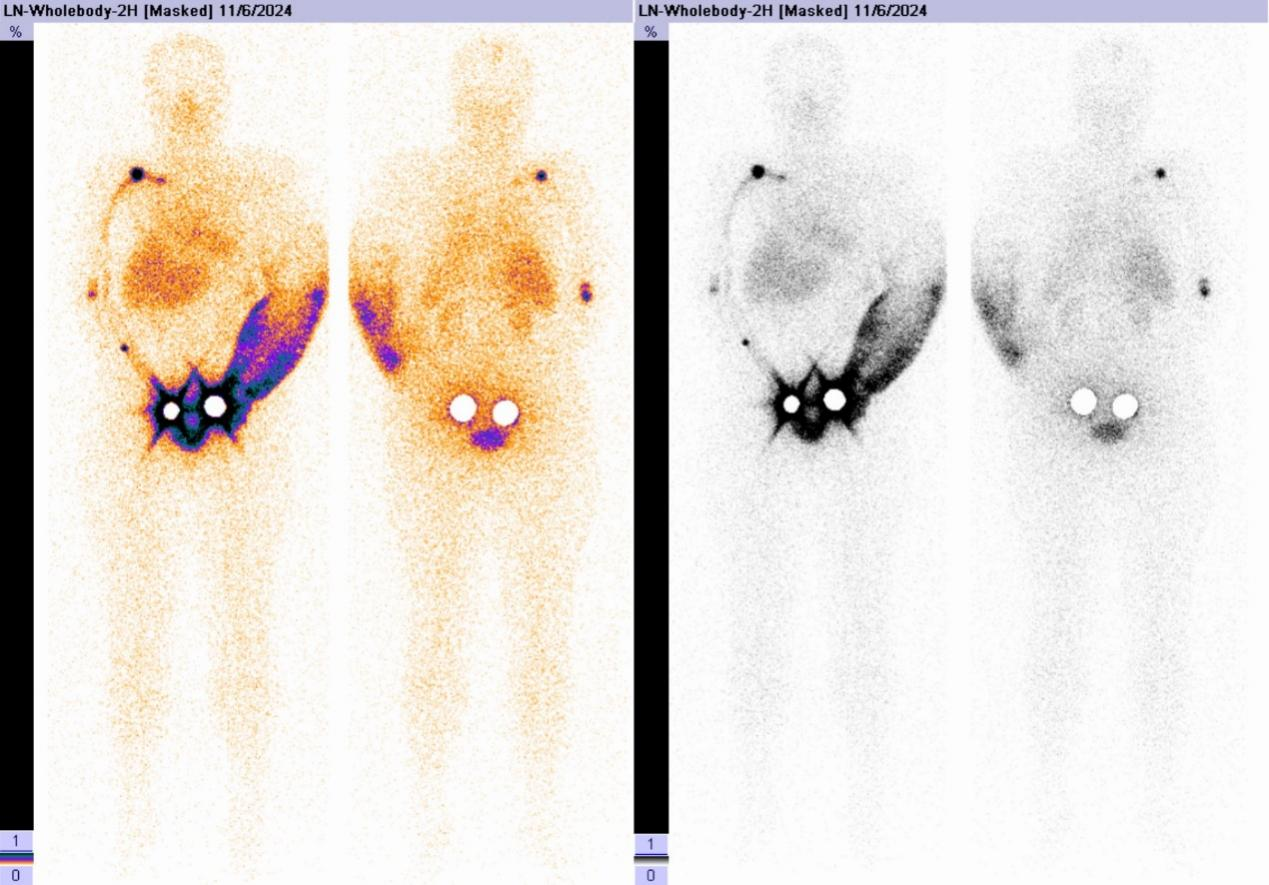
Hình ảnh bạch huyết
Đối với bệnh nhân sau phẫu thuật ung thư vú có tình trạng phù nề ở cánh tay, hình ảnh bạch huyết có thể làm rõ nguồn gốc của tình trạng này.
*Các xét nghiệm trong phòng thí nghiệm liên quan đến ung thư vú:
Hiện tại, các dấu ấn ung thư thường được khuyến nghị sử dụng là kháng nguyên phôi ung thư (CEA), kháng nguyên carbohydrate 125 (CA125), kháng nguyên carbohydrate 153 (CA153), v.v. Xét nghiệm kết hợp các dấu ấn ung thư có thể nâng cao độ nhạy và độ đặc hiệu trong ứng dụng lâm sàng.
1. Sự gia tăng dấu ấn ung thư đôi khi có thể xảy ra trước khi xuất hiện triệu chứng lâm sàng. Nó hỗ trợ trong việc giúp chẩn đoán và chẩn đoán phân biệt sớm cũng như dự đoán ung thư vú.
2. Mức độ của các dấu ấn ung thư có liên quan đến tải trọng và giai đoạn của khối u, khuyến cáo thực hiện xét nghiệm dấu ấn ung thư để hiểu rõ mức độ cơ bản trước khi chẩn đoán lần đầu và bắt đầu điều trị, từ đó theo dõi sự thay đổi động trong điều trị có thể đóng vai trò trong việc xác định hiệu quả điều trị và tiên lượng.
3. Đối với bệnh nhân có hình ảnh chẩn đoán không xác định rõ tổn thương mới phát hoặc tổn thương tiến triển mà chỉ có sự gia tăng liên tục của dấu ấn ung thư, nên tìm nguyên nhân, cảnh giác với khả năng tái phát hoặc tiến triển của bệnh, cần theo dõi chặt chẽ.
*Các phương thức điều trị ung thư vú:
Bao gồm phẫu thuật, xạ trị, hóa trị, liệu pháp nhắm mục tiêu và liệu pháp miễn dịch, v.v.
*Phòng ngừa ung thư vú:
1. Lối sống lành mạnh
Duy trì cân nặng hợp lý: Béo phì, đặc biệt là sau mãn kinh, sẽ làm tăng nguy cơ ung thư vú.
Ăn uống cân bằng: Nên ăn nhiều trái cây, rau củ, ngũ cốc nguyên hạt và protein lành mạnh (như cá, đậu), giảm tiêu thụ thực phẩm có hàm lượng chất béo cao và thực phẩm chế biến sẵn.
Hạn chế tiêu thụ rượu: Rượu có thể làm tăng nguy cơ ung thư vú, khuyến cáo nên giảm thiểu hoặc tránh uống rượu.
Không hút thuốc: Hút thuốc có liên quan đến nhiều loại ung thư, bao gồm ung thư vú.
2. Tập thể dục vừa phải
Nên thực hiện ít nhất 150 phút tập thể dục với cường độ vừa phải (như đi bộ nhanh) hoặc 75 phút tập thể dục cường độ cao (như chạy bộ) mỗi tuần. Tăng cường thêm tập luyện sức mạnh, nâng cao tỷ lệ trao đổi chất cơ bản, duy trì cân nặng hợp lý.
3. Cho con bú
Các nghiên cứu cho thấy, việc cho con bú có thể giảm nguy cơ ung thư vú, đặc biệt là đối với những phụ nữ cho con bú lâu dài.
4. Điều chỉnh hormone
Tránh sử dụng liệu pháp thay thế hormone lâu dài (HRT), đặc biệt là sau mãn kinh. Nếu cần sử dụng, nên thực hiện dưới sự hướng dẫn của bác sĩ.
5. Khám sức khỏe định kỳ và sàng lọc
Kiểm tra tự giác: Thường xuyên tự kiểm tra ngực, chú ý có khối u, lõm da hoặc tiết dịch bất thường ở núm vú hay không.
Khám lâm sàng: Thực hiện kiểm tra định kỳ bởi bác sĩ chuyên khoa về vú.
Sàng lọc hình ảnh: Phụ nữ trên 40 tuổi được khuyến nghị thực hiện kiểm tra X-quang vú (mô vú) mỗi 1-2 năm.
Phụ nữ có nguy cơ cao (như có tiền sử gia đình ung thư vú, đột biến gen BRCA, v.v.) có thể cần bắt đầu sàng lọc sớm hơn và kết hợp với kiểm tra MRI.
6. Kiểm soát rủi ro nghề nghiệp và môi trường
Tránh tiếp xúc với các yếu tố môi trường có thể làm tăng nguy cơ ung thư vú, chẳng hạn như bức xạ và một số hóa chất (như thuốc trừ sâu, hóa chất công nghiệp). Tránh xa khói thuốc lá và ô nhiễm không khí.
7. Quan tâm đến tiền sử gia đình và xét nghiệm gen
Nếu trong gia đình có tiền sử ung thư vú hoặc ung thư buồng trứng, khuyến cáo nên tham khảo ý kiến chuyên gia di truyền học, xem xét thực hiện xét nghiệm các gen như BRCA1/BRCA2 để thực hiện các biện pháp phòng ngừa phù hợp (như sàng lọc thường xuyên hơn hoặc phẫu thuật phòng ngừa).