【Nhấp để đọc】 Khuyến nghị chẩn đoán và điều trị thực hành về nhiễm coronavirus mới ở bệnh nhân trưởng thành tại Bệnh viện Hiệp Hòa Bắc Kinh (2022)

Do tình hình kiểm soát dịch bệnh cấp bách, nhân lực tuyến đầu quý giá, khuyến nghị điều trị này được lập ra theo nguyên tắc chứng minh, đơn giản và khả thi trong thực hành lâm sàng. Các ý kiến liên quan chủ yếu tham khảo từ hướng dẫn, đồng thuận trong và ngoài nước, cơ sở dữ liệu lâm sàng và bằng chứng nghiên cứu lâm sàng lớn. Sự khác biệt giữa các khuyến nghị trong hướng dẫn khác nhau đã được thảo luận và đưa ra đề xuất bởi các chuyên gia đa ngành. Về các vấn đề lâm sàng mấu chốt mà hiện tại thiếu bằng chứng y học chứng minh, khuyến nghị đưa ra dựa trên kinh nghiệm làm việc lâm sàng tuyến đầu tại Bệnh viện Hiệp Hòa Bắc Kinh và ý kiến của các chuyên gia. Khuyến nghị điều trị này nhằm nâng cao nhận thức của nhân viên y tế đối với nhiễm coronavirus mới và các tình trạng nghiêm trọng của nó, nhằm thúc đẩy tiêu chuẩn hóa trong điều trị lâm sàng và nâng cao trình độ cứu chữa bệnh nhân.
1 Kiến thức cơ bản về nhiễm coronavirus mới
1.1 Căn cứ chẩn đoán
(1) Nhiễm coronavirus mới
Có lịch sử dịch tễ rõ ràng, xuất hiện sốt và/hoặc triệu chứng đường hô hấp khác, và có kết quả dương tính với axit nucleic/kháng nguyên của coronavirus mới.
(2) Viêm phổi do coronavirus mới
Chẩn đoán là nhiễm coronavirus mới, với hình ảnh bất thường mới ở phổi phù hợp với viêm phổi do coronavirus mới gây ra.
1.2 Phân loại tình trạng bệnh
Căn cứ vào mức độ oxy và tình trạng khó thở, các yếu tố nguy cơ nghiêm trọng (suppress miễn dịch, bệnh lý nền, tuổi cao), mức độ lan rộng và tốc độ tiến triển của viêm phổi, có thể phân chia bệnh nhân thành các mức độ nhẹ, nặng và rất nặng.
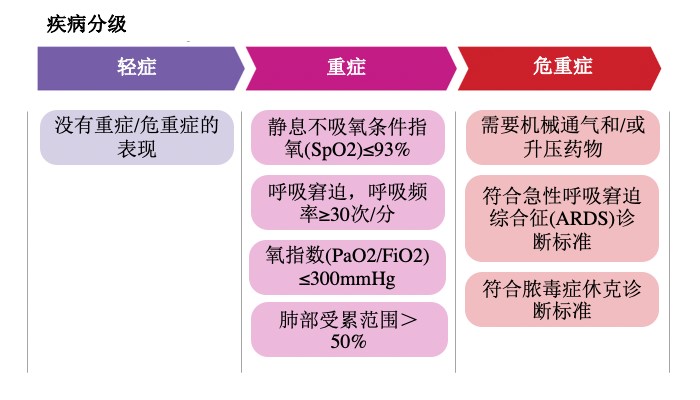
Hình 1 Tham khảo phân loại bệnh ở bệnh nhân nhiễm coronavirus mới ở người lớn

1.3 Các xét nghiệm phòng thí nghiệm khuyến nghị
(1) Xét nghiệm cần thiết
Dấu hiệu sinh tồn, điện tâm đồ, phân tích khí máu (chú ý ghi lại điều kiện thở oxy), công thức máu toàn phần, đông máu, D-dimer, chức năng gan/thận, LDH, protein phản ứng C (CRP).
(2) Xét nghiệm khuyến nghị
Ferritin, tốc độ lắng của hồng cầu (ESR), procalcitonin (PCT), creatine kinase, troponin nhạy cảm, nt-proBNP, tế bào lympho T+B, interleukin-6 (IL-6), X-quang ngực (khi nghi ngờ viêm phổi).
(3) Xét nghiệm tùy chọn
Globulin, bổ thể, kháng thể phospholipid; CT ngực (nếu không có tài liệu hình ảnh trong 72 giờ và tình trạng bệnh rất nặng).
1.4 Chẩn đoán phân biệt viêm phổi đi kèm
Nhiễm coronavirus mới có thể gây ra viêm phổi ở một số bệnh nhân, hình ảnh điển hình là tổn thương phổi hai bên màng trong, có thể kèm theo thực chất, phù hợp với biểu hiện viêm phổi do virus. Cần phân biệt với các bệnh khác gây ra tổn thương tương tự như viêm phổi do virus như cytomegalovirus, viêm phổi do Pneumocystis jirovecii, phù phổi, viêm phổi hít phải, viêm phổi kẽ cấp tính. Các tổn thương viêm phổi có thể cần thời gian phục hồi lâu hơn so với sự cải thiện triệu chứng lâm sàng.
2 Điều trị và quản lý bệnh nhân nhiễm coronavirus mới
2.1 Làm thế nào để xác định các trường hợp nặng và rất nặng?
2.1.1 Các yếu tố nguy cơ đối với trường hợp nặng và rất nặng
Mặc dù tất cả các nhóm tuổi đều có nguy cơ bị nhiễm coronavirus mới và phát triển thành nặng, nhưng những người sau đây có nguy cơ cao hơn, cần được chú ý đặc biệt:
(1)
Tuổi ≥ 65
;
(2)
Người đang sống tại cơ sở dưỡng lão
;
(3)
Người chưa tiêm vắc xin
;
(4)
Người mắc bệnh mãn tính
(bệnh tim mạch, bệnh thận mãn tính, bệnh hô hấp mãn tính, tiểu đường, rối loạn nhận thức, béo phì);
(5)
Các nhóm người ức chế miễn dịch
như hóa trị/ thay tạng, rối loạn miễn dịch bẩm sinh, nhiễm HIV, sử dụng hormone/thuốc ức chế miễn dịch;
(6) Các điều kiện khác: bệnh gan, mang thai, người hút thuốc nhiều.
2.1.2 Dấu hiệu cảnh báo của bệnh nhân nặng và rất nặng
Bệnh nhân có biểu hiện phổi nghiêm trọng thường phát triển thành rất nặng trong vòng 2 tuần sau khi xuất hiện triệu chứng.
Cần xem xét khả năng nặng thêm khi xuất hiện các tình huống sau:
(1) Tình trạng thiếu oxy nặng lên hoặc tăng nhu cầu thở oxy;
(2) Triệu chứng khó thở tăng lên; các chỉ số viêm (CRP, ferritin, ESR) hoặc lactate tăng rõ rệt;
(3) Mức độ enzyme tim, enzyme gan và creatinine tăng;
(4) Số lượng tế bào lympho giảm dần;
(5) Hình ảnh phổi tiến triển nhanh.
2.1.3 Tiêu chuẩn nhập viện và thăm khám bệnh nhân
Xuất hiện triệu chứng khó thở rõ ràng, oxy xung chỉ ≤93% khi chưa thở oxy hoặc có biểu hiện cho thấy tình trạng bệnh nghiêm trọng, khuyến nghị gặp bác sĩ.
Thường có một hoặc nhiều đặc điểm dưới đây, bệnh nhân nên đi khám nhanh chóng:
(1) Khó thở nặng (khó thở khi nghỉ, nói không thành câu);
(2) Oxy xung chỉ ≤90% khi chưa thở oxy;
(3) Thay đổi ý thức (mơ hồ, thay đổi hành vi, khó tỉnh lại);
(4) Biểu hiện thiếu máu hoặc thiếu oxy khác (ngất, huyết áp thấp, tím tái, thiểu niệu);
(5) Xuất hiện triệu chứng cấp tính của bệnh lý nền (hội chứng mạch vành cấp tính, bùng phát bệnh phổi tắc nghẽn mạn tính, đột quỵ).
Hiện chưa có tiêu chuẩn thống nhất cho việc nhập viện, bệnh nhân có biểu hiện khó thở có thể được xem xét nhập viện, bệnh nhân đủ điều kiện cấp cứu cũng có thể được điều trị nội trú. Hướng dẫn của Viện Y tế Quốc gia Hoa Kỳ (NIH) khuyến nghị bệnh nhân nhập viện nếu đáp ứng bất kỳ tiêu chí nặng nào trong Hình 1. Ngoài tình trạng bệnh, còn cần xem xét khả năng tiếp cận tài nguyên, nếu nguồn lực dồi dào, khuyến nghị xem xét giảm tiêu chuẩn nhập viện.
2.2 Quản lý bệnh nhân ngoại trú như thế nào?
Tất cả bệnh nhân ngoại trú được khuyến nghị điều trị triệu chứng thích hợp; cần nhận diện những người có nguy cơ phát triển thành nặng hoặc rất nặng, cung cấp điều trị kháng virus. Bệnh nhân ổn định sau nhiễm coronavirus cũng có thể được theo dõi tại phòng khám.

2.2.1 Điều trị kháng virus cho bệnh nhân nhẹ kèm viêm phổi
Một số bệnh nhân nhẹ cũng có biểu hiện viêm phổi, nếu không có các biểu hiện hoặc yếu tố nghiêm trọng khác, thì biểu hiện viêm phổi không nhất định chỉ ra kết quả xấu. X-quang có hiệu quả tốt trong việc sàng lọc viêm phổi và ít tổn hại hơn. Khi có hình ảnh viêm phổi nhưng không có yếu tố nặng khác, bệnh nhân không phải chỉ định nhập viện.
Đối với nhóm không có yếu tố nguy cơ (như người trẻ khỏe mạnh trước đó) khuyến nghị theo dõi sát xung oxy, nhưng không khuyến nghị thực hiện chụp CT định kỳ hay sử dụng hormone định kỳ. Nếu theo dõi xung oxy và các chỉ số nhận thấy bệnh nhân chuyển thành nặng, thì xử lý theo cách nặng.
Chỉ định để xem xét điều trị kháng virus cho bệnh nhân bao gồm:
(1) Trên 65 tuổi (không cân nhắc yếu tố nguy cơ và tình trạng tiêm vắc xin, một số hướng dẫn đề nghị ≥60 tuổi);
(2) Có ức chế miễn dịch trung bình hoặc nặng (không cân nhắc tình trạng tiêm vắc xin);
(3) Nhiều yếu tố nguy cơ nặng (không cân nhắc độ tuổi hoặc tình trạng tiêm vắc xin);
(4) Nhóm người trên 50 tuổi chưa tiêm vắc xin (không cân nhắc yếu tố nguy cơ, đặc biệt là những người chưa từng tiêm vắc xin nào và không có tiền sử nhiễm).
Các bệnh nhân không được khuyến nghị điều trị kháng virus:
Dưới 65 tuổi, chức năng miễn dịch bình thường, trước đó khỏe mạnh, đã hoàn thành tiêm vắc xin mà không có yếu tố nguy cơ nghiêm trọng.

2.3 Quản lý bệnh nhân nội trú như thế nào?
2.3.1 Quản lý thuốc cho bệnh nhân nội trú
Hiện nay, các loại thuốc dùng cho bệnh nhân nội trú chủ yếu bao gồm corticosteroid, thuốc điều trị kháng virus như Azvudine, Nirmatrelvir/Ritonavir, Molnupiravir, thuốc điều tiết miễn dịch như Tocilizumab, Baricitinib, Tofacitinib, thuốc tạm thời không có sẵn là Remdesivir.
Phương án điều trị thứ chín của Trung Quốc đề xuất có thể sử dụng Amubarivimab/Romizivimab tiêm cho bệnh nhân trưởng thành và thanh thiếu niên (12-17 tuổi, nặng ≥40 kg) có yếu tố nguy cơ cao tiến triển thành nặng; nếu có điều kiện, có thể sử dụng kháng thể miễn dịch COVID-19 hoặc huyết tương phục hồi cho những bệnh nhân có yếu tố nguy cơ, tải lượng virus cao, tiến triển nhanh trong giai đoạn đầu bệnh.
Cần chỉ ra rằng, có một số nghiên cứu cho thấy, kết quả dương tính với kháng nguyên và nuôi cấy virus có tính nhất quán cao, và kết quả dương tính với axit nucleic không đồng nghĩa với việc có virus sống. Nếu bệnh diễn tiến muộn và kết quả âm tính với kháng nguyên, hiệu quả sử dụng thuốc kháng virus có thể không tốt.
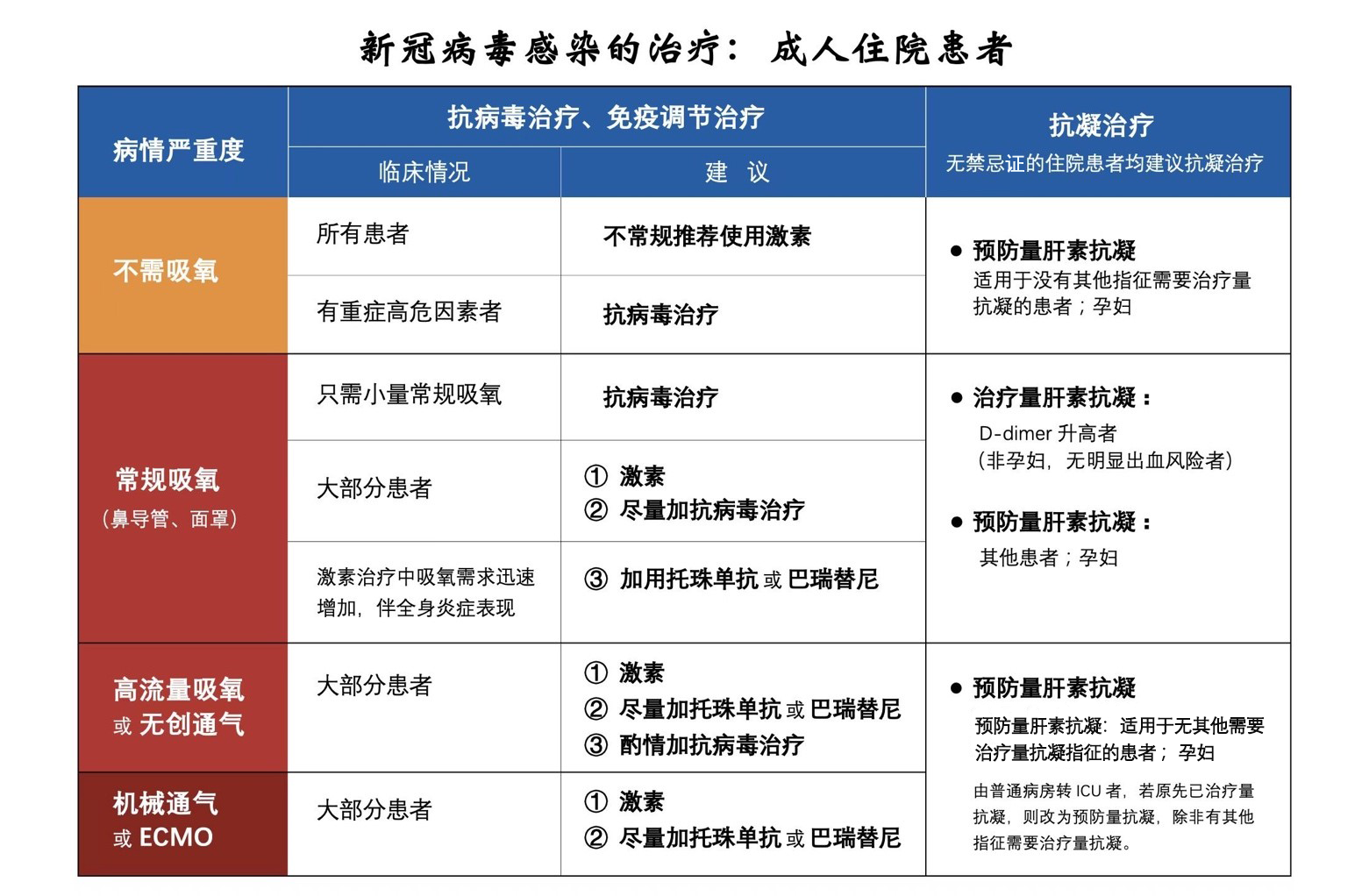
Xin vui lòng tham khảo phương án điều trị cụ thể trong bảng 2 và hình 2.
Bảng 2
Bệnh nhân trưởng thành nhiễm coronavirus mới nằm viện và những khuyến nghị điều trị
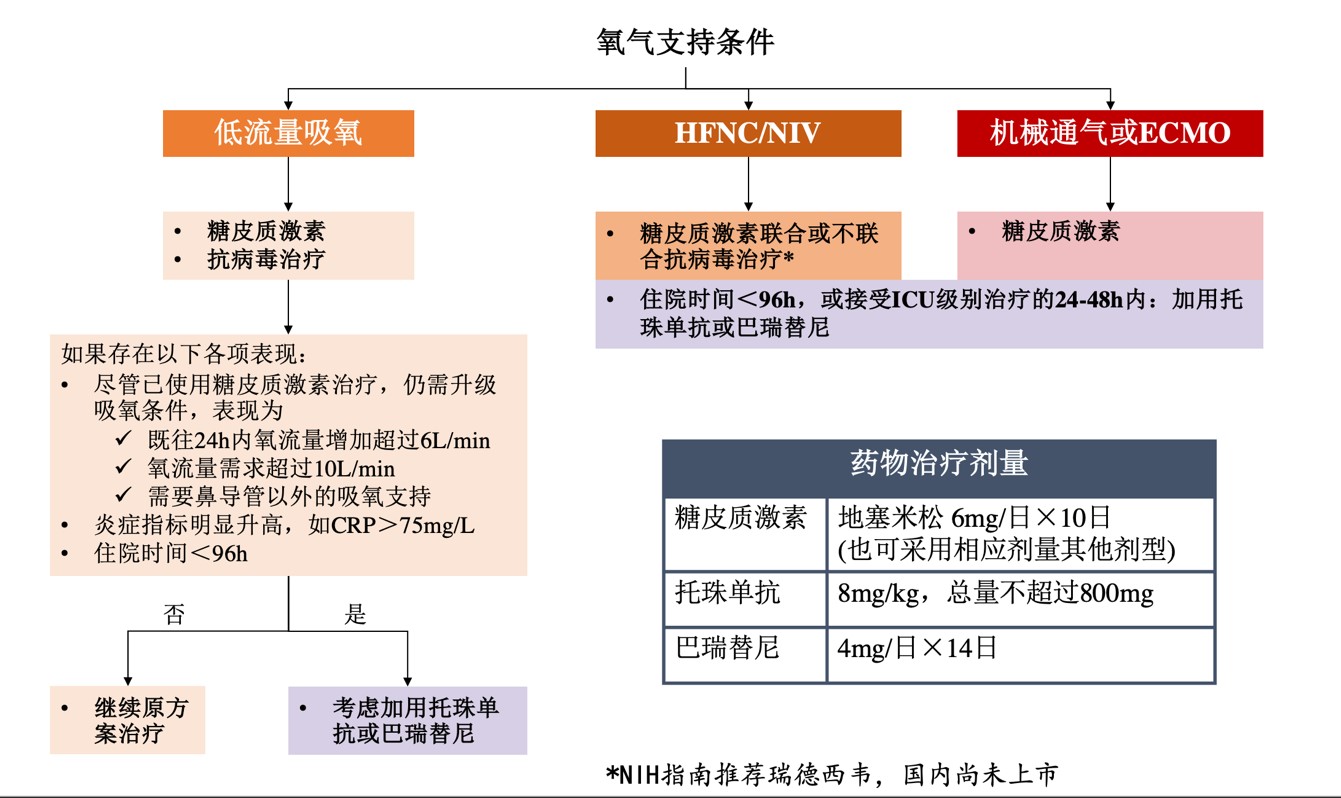
Hình 2 Quy trình điều trị nội trú cho bệnh nhân nhiễm coronavirus mới
HFNC:Liệu pháp oxy dòng cao qua mũi;
NIV:Thông khí không xâm lấn;
ECMO:Theo bảng 2 (trích từ uptodate.com/COVID-19: Management in hospitalized adults)
2.3.2 Nguyên tắc điều trị oxy và thông khí cơ học
Theo dõi chỉ số oxy xung, nếu cần thiết nên tiến hành liệu pháp oxy, khuyến nghị duy trì mức độ oxy xung của bệnh nhân ở mức 92%-96%. Hiện tại chưa có phương pháp công nhận để xác định bệnh nhân có cần intubation hay không, bác sĩ cần xem xét các yếu tố khác nhau. Các chỉ định thường gặp cho intubation bao gồm khả năng bảo vệ đường thở kém, khó thở khó duy trì, hypoxemia kháng trị, hypercapnia, bệnh não.
Việc intubation khẩn cấp có thể gây ra ngừng thở kèm theo tăng rủi ro lây nhiễm cho nhân viên y tế, cần cố gắng tránh. Việc trì hoãn intubation có thể dẫn đến kết quả xấu. Một số bệnh nhân hypoxemia có thể được cải thiện oxy bằng cách thở oxy qua ống dẫn dòng cao mà không cần intubation. Nguyên tắc nằm nghiêng và nằm sấp cho bệnh nhân viêm phổi do nhiễm coronavirus kèm theo suy hô hấp được xác định là hiệu quả rõ ràng, xin vui lòng tham khảo các hướng dẫn tương ứng về chỉ định, phương pháp và mục tiêu.
2.3.3 Lưu ý khi sử dụng corticosteroid
Khuyến nghị xem xét toàn diện tốc độ tiến triển bệnh, mức độ suy hô hấp, đặc điểm hình ảnh, bệnh nền để quyết định dạng chế phẩm, liều lượng và cách dùng của corticosteroid, cần điều chỉnh liều thêm hoặc giảm nếu cần thiết. Khuyến nghị sử dụng Dexamethasone 6 mg cho bệnh nhân nặng và rất nặng cần thở oxy hoặc thông khí cơ học mỗi ngày một lần, cũng có thể chọn liều tương đương với các corticosteroid khác như Methylprednisolone 32 mg, Prednisone 40 mg hoặc Hydrocortisone 150 mg, thường không quá 10 ngày, nếu thời gian điều trị chậm trễ trên 10 ngày, khuyến nghị giảm liều trước khi ngừng thuốc. Sử dụng Baricitinib hoặc Tocilizumab cần phối hợp với corticosteroid.
2.3.4 Lưu ý khi sử dụng chất đối kháng IL-6
Tocilizumab có thể được sử dụng cho những bệnh nhân cần hỗ trợ oxy dòng cao hơn hoặc hỗ trợ hô hấp mạnh hơn;
(2) vẫn cần nâng cao điều kiện thở oxy sau khi đã phối hợp với corticosteroid và các chỉ số viêm gia tăng.
Thông thường được sử dụng trong 96 giờ sau khi nhập viện hoặc trong 24-48 giờ điều trị tại ICU; cần phối hợp với corticosteroid, thường là sử dụng một lần, 8 mg/kg, cần đánh giá lại khi cần thiết không vượt quá 2 lần.

2.3.5 Lưu ý khi sử dụng chất ức chế JAK
Chỉ định sử dụng chất ức chế JAK giống với chất đối kháng IL-6.
Phương án dùng Baricitinib
:4 mg đường uống mỗi ngày 1 lần, tối đa 14 ngày, có thể dùng cho bệnh nhân nặng và rất nặng. Nếu không có Baricitinib, có thể thay thế bằng Tofacitinib, với phương án dùng: 10 mg, mỗi ngày 2 lần, tối đa 14 ngày. Hiện chưa có bằng chứng chứng minh Ruxolitinib (chất ức chế JAK khác) có lợi ích lâm sàng.
Baricitinib, Tofacitinib hiện chưa được chỉ định điều trị nhiễm coronavirus ở Trung Quốc, khuyến nghị giải thích cho bệnh nhân về sự cần thiết của việc sử dụng thuốc trước khi sử dụng, và ký bản cam kết đồng ý điều trị ngoài chỉ định.
2.3.6 Thời điểm điều trị kháng sinh
Bệnh nhân nhiễm coronavirus lần đầu tiên đến khám rất ít khi có đồng nhiễm vi khuẩn, nhiễm coronavirus có thể gây sốt kéo dài, bã nhờn hoặc đờm vàng, nếu bệnh nhân không kết hợp với việc tăng bạch cầu, hình ảnh viêm ổ cục do vi khuẩn, tăng PCT, thì không cần điều trị kháng sinh. Các bác sĩ nên chú ý tới nguy cơ lây nhiễm trong bệnh viện, tiến hành kiểm tra vi sinh học kịp thời.
2.3.7 Thời điểm điều trị chống đông
Tất cả bệnh nhân nhiễm coronavirus mới nằm nội trú đều cần xét nghiệm đếm tiểu cầu, hemoglobin, thời gian prothrombin, thời gian đông máu được kích hoạt một phần, fibrinogen và D-dimer.
Trừ khi có chống chỉ định, tất cả bệnh nhân nhiễm coronavirus mới nằm nội trú đều nên được điều trị phòng ngừa huyết khối. Lựa chọn đầu tiên là heparin trọng phân tử thấp hoặc heparin thông thường.
Bệnh nhân không có huyết khối tĩnh mạch không cần điều trị phòng ngừa huyết khối theo quy tắc sau khi ra viện.
2.3.8 Thời điểm điều trị huyết tương phục hồi
Huyết tương phục hồi lấy từ huyết tương của bệnh nhân nhiễm coronavirus đã hồi phục, có thể cung cấp miễn dịch thụ động dựa trên kháng thể, hiện không có bằng chứng rõ ràng cho thấy huyết tương phục hồi có tác dụng đặc hiệu đối với bệnh nhân nặng và không khuyến nghị sử dụng huyết tương phục hồi cho bệnh nhân thở máy.
Nghiên cứu gần đây cho thấy cho các bệnh nhân nhiễm coronavirus chưa tiêm vắc xin, việc sự dụng huyết tương phục hồi trong 9 ngày kể từ khi xuất hiện triệu chứng có thể làm giảm nguy cơ tiến triển bệnh dẫn đến nhập viện, cần quyết định căn cứ vào bệnh sử và khả năng tiếp cận thuốc.
2.3.9 Chỉ định nhập ICU điều trị
Các bệnh nhân dưới đây được khuyến nghị nhập ICU điều trị:
(1) Cần thông khí qua máy và/hoặc hỗ trợ tuần hoàn;
(2) Xuất hiện sốc;
(3) Có suy đa tạng;
(4) Cần điều trị thay thận bên giường kéo dài;
(5) Cần hỗ trợ điều trị ECMO.
Cần xem xét đầy đủ về thiện chí của bệnh nhân và gia đình về các biện pháp can thiệp, cũng như khả năng tiếp cận nguồn lực ICU. Khi bệnh nhân có dấu hiệu xấu, cần sớm yêu cầu bác sĩ ICU tham gia hội chẩn và chuẩn bị biện pháp đối phó.
2.3.10 Chỉ định xuất viện cho bệnh nhân nội trú
Tiêu chí xuất viện cho bệnh nhân nhiễm coronavirus tương tự như bệnh nhân nội trú khác,
không cần dùng thuốc hạ sốt và nhiệt độ giữ bình thường trên 24 giờ, triệu chứng cải thiện rõ rệt, oxy hóa ổn định có thể xem xét xuất viện.
3
Các vấn đề khác liên quan đến nhiễm coronavirus mới
3.1 Điều trị cho bệnh nhân mang thai nhiễm coronavirus có gì đặc biệt?
3.1.1 Hỗ trợ oxy đầy đủ
Thông thường, khi xung oxy của bà mẹ thấp hơn 95%, cần tiến hành thở oxy để điều chỉnh cho sự biến đổi sinh lý trong nhu cầu oxy trong thai kỳ, đồng thời đảm bảo cung cấp đủ oxy cho thai nhi.
3.1.2 Điều trị đặc biệt tích cực
Có thể xem xét điều trị kháng virus, đặc biệt cho những bà mẹ chưa tiêm vắc xin hoặc có bệnh lý đi kèm khác.
Paxlovid, Remdesivir hoặc liệu pháp kháng thể đơn dòng hiệu quả cho chủng bệnh biến thể mới có thể là phác đồ điều trị đầu tay cho bệnh nhân mang thai.
Molnupiravir có thể gây độc cho nhau thai, không nên dùng là lựa chọn đầu tiên.
Nếu có chỉ định sử dụng corticosteroid, khuyến nghị điều sử dụng trong các trường hợp bệnh nhân hiểu rõ.
3.2 Bệnh nhân và nhân viên y tế nên bảo vệ như thế nào?
Nếu bệnh nhân dương tính có thể chịu đựng, cần đeo khẩu trang phẫu thuật để kiểm soát sự lây lan của các giọt nhiễm trùng. Các bác sĩ cần đeo thiết bị bảo vệ cá nhân đúng cách, cần đặc biệt chú ý trong quá trình nội soi, rút ống nội khí quản, nội soi phế quản, hút đờm, khí dung, thở oxy dòng cao, thông khí không xâm lấn và hỗ trợ thở thủ công.
Ngay cả khi đã nhiễm coronavirus, nhân viên y tế vẫn được khuyến nghị lựa chọn và sử dụng thiết bị bảo vệ phù hợp dựa trên việc tiếp xúc với bệnh nhân nhiễm và nguy cơ lây nhiễm, đồng thời cần chú ý đến vệ sinh tay.
3.3 Cách hiểu vấn đề dương tính trở lại và tái nhiễm?
Ngay từ đầu dịch bệnh, đã có những báo cáo về việc trở lại dương tính với axit nucleic sau khi hồi phục từ nhiễm coronavirus. Thời gian RNA virus trong cơ thể có thể khác nhau tương ứng với độ tuổi và mức độ nghiêm trọng của bệnh. Đối với những bệnh nhân có chức năng miễn dịch bình thường, tình trạng lâm sàng cải thiện và trước đó đã âm tính một lần với axit nucleic, việc phát hiện lại RNA virus không nhất thiết chỉ ra sự tồn tại của nhiễm trùng hoạt động.
Có thể coi dương tính với axit nucleic sau lần đầu nhiễm 90 ngày là “tái nhiễm”, tức là bệnh nhân đã hoàn toàn hồi phục lại bị nhiễm lần nữa. Các nghiên cứu hiện có đã cho thấy, mặc dù biến thể có thể dẫn tới sự thoát khỏi miễn dịch, nhưng lần nhiễm đầu tiên vẫn có thể cung cấp một mức bảo vệ đáng kể trong 4 đến 6 tháng. So với lần nhiễm đầu tiên, tỷ lệ bệnh nhân tái nhiễm phải nhập viện, trở nặng hoặc tử vong giảm đáng kể.
Các đặc điểm của dương tính với axit nucleic được coi là tái nhiễm bao gồm: triệu chứng mới xuất hiện phù hợp với biểu hiện của nhiễm coronavirus, thời gian giữa các lần nhiễm kéo dài, mức độ RNA virus cao.
Nguyên tắc tổng thể là trong vòng 3 tháng sau khi nhiễm bệnh có thể không cần tiêm liều vắc xin tiếp theo.
3.4 Làm thế nào để hiểu giá trị Ct trong xét nghiệm axit nucleic?
Giá trị Ct là số chu kỳ cần thiết để khuếch đại RNA virus đến mức có thể phát hiện trong xét nghiệm PCR. Do đó, giá trị Ct có thể cho biết mức độ tương đối của RNA virus trong mẫu. Giá trị Ct thấp hơn cho thấy mức độ virus cao hơn.
Đối với bệnh nhân có triệu chứng đã mất trong 10 ngày hoặc lâu hơn rồi vẫn dương tính với PCR, hiện chưa có phương pháp điều trị tiêu chuẩn. Tuy nhiên, những bệnh nhân này thường ít lây nhiễm, đặc biệt là những người có tình trạng nhẹ hoặc trung bình, và không có tổn thương miễn dịch. Do đó, khuyến nghị đối với hầu hết bệnh nhân là sử dụng triệu chứng và thời gian là tiêu chí để giải phóng cách ly.
4
Tóm tắt
Những thách thức do nhiễm coronavirus mới gây ra vẫn sẽ tiếp tục trong một khoảng thời gian dài. Do mức độ nghiêm trọng khác nhau, các nhóm bệnh nhân có thể được điều trị ở các khu vực khác nhau như phòng khám, phòng bệnh, ICU. Khuyến nghị điều trị này tổng hợp bằng chứng lâm sàng mới nhất, lược gọn và tích hợp các khuyến nghị điều trị trong các bối cảnh khác nhau, từ đó giúp quản lý toàn bộ quy trình từ phòng khám đến xuất viện. Mong rằng có thể cung cấp hỗ trợ quyết định cho nhiệm vụ cốt lõi “giữ sức khỏe, ngăn ngừa tình trạng nghiêm trọng” trong điều trị nhiễm coronavirus mới hiện tại. Tin rằng khuyến nghị điều trị này có thể nâng cao nhận thức của đội ngũ y tế đối với nhiễm coronavirus mới và các tình trạng nghiêm trọng của nó, nâng cao khả năng cứu chữa bệnh nhân.
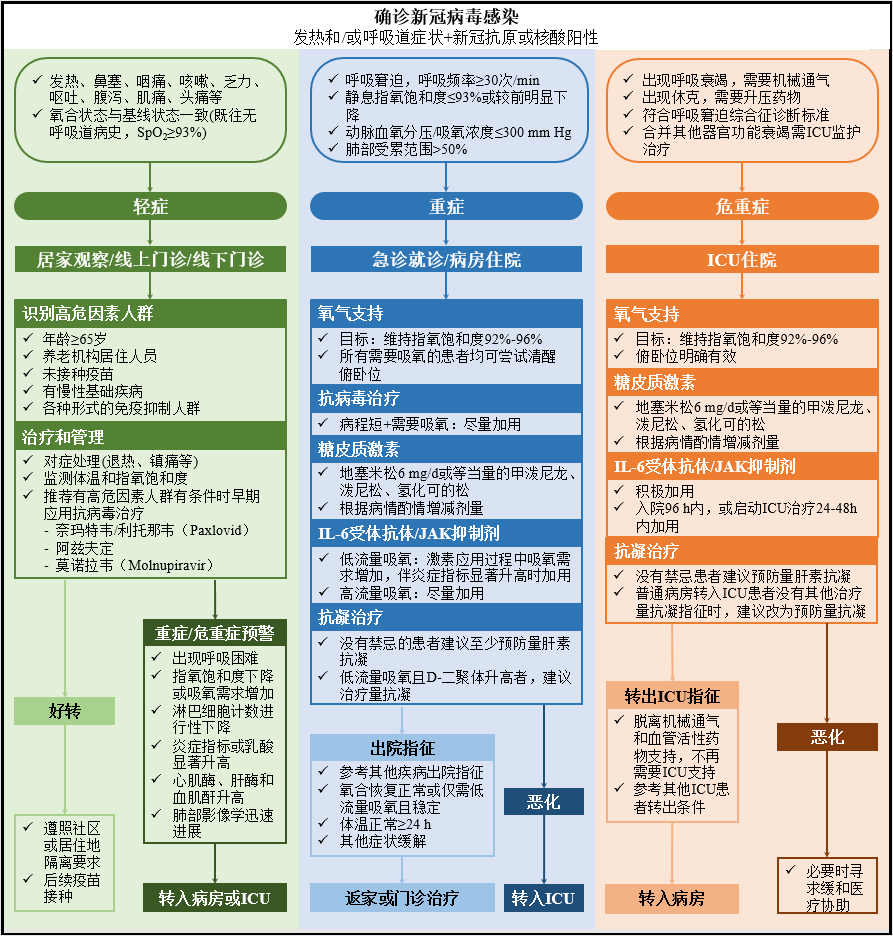
Hình 3 Quy trình quản lý tổng thể nhiễm coronavirus mới ở người lớn
Tác giả liên lạc

**Đóng góp của tác giả:** Khuyến nghị điều trị này được khởi xướng và hoàn thành bởi nhóm hợp tác đa ngành chẩn đoán và điều trị coronavirus mới tại Bệnh viện Hiệp Hòa Bắc Kinh, Zhang Shuyang đã lãnh đạo và tổ chức nhóm biên soạn này, và bổ nhiệm Wang Mengzhao đại diện viết nhóm hoàn thành văn bản của khuyến nghị này; Fan Junping, Liu Yongjian, Xu Yan, Tian Xinlun, Wang Jinglan đã cùng bắt đầu viết phác thảo ban đầu của khuyến nghị, và được Zhang Shuyang và Wang Mengzhao tổ chức để thảo luận và sửa đổi khuyến nghị này, tinh chế các ý kiến khuyến nghị; Du Bin, Fan Junping, Huang Hui, Han Jiangna, Li Taisheng, Long Yun, Liu Yongjian, Ma Xiaojun, Shi Juhong, Tian Xinlun, Wang Jinglan và Wang Mengzhao đã cùng tham gia vào cuộc thảo luận sửa đổi lần hai của khuyến nghị này. Wang Mengzhao đã thực hiện kiểm tra cuối cùng văn bản và hình thành bản thảo cuối cùng.
Thành viên nhóm biên soạn khuyến nghị
(Theo thứ tự chữ cái đầu tiên)
Du Bin (ICU Khoa Nội Bệnh viện Hiệp Hòa Bắc Kinh), Fan Junping (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Han Jiangna (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Huang Hui (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Li Taisheng (Khoa Nhiễm Bệnh Bệnh viện Hiệp Hòa Bắc Kinh), Liu Yongjian (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Long Yun (Khoa Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Ma Xiaojun (Khoa Nhiễm Bệnh/Khoa Y tế Bệnh viện Hiệp Hòa Bắc Kinh), Shi Juhong (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Tian Xinlun (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Wang Jinglan (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Weng Li (ICU Khoa Nội Bệnh viện Hiệp Hòa Bắc Kinh), Wang Luo (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Wang Mengzhao (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Xie Huaiya (Khoa Nội Bệnh viện Hiệp Hòa Bắc Kinh), Xu Yan (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Xu Yingchun (Khoa Xét nghiệm Bệnh viện Hiệp Hòa Bắc Kinh), Yang Yanli (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Zhang Bo (Khoa Dược Bệnh viện Hiệp Hòa Bắc Kinh), Zhang Hong (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Zhao Jing (Khoa Hô hấp và Y học Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh), Zhang Shuyang (Khoa Tim mạch/Bệnh lý hiếm gặp và cấp tính Quốc giáo Bệnh viện Hiệp Hòa Bắc Kinh), Zhu Huadong (Khoa Cấp cứu Bệnh viện Hiệp Hòa Bắc Kinh)
Người biên soạn
:Fan Junping, Liu Yongjian, Xu Yan, Tian Xinlun, Wang Jinglan
Tài liệu tham khảo: * bỏ qua (xem liên kết bên dưới)
【Nhấp để đọc】 Khuyến nghị chẩn đoán và điều trị thực hành về nhiễm coronavirus mới ở bệnh nhân trưởng thành tại Bệnh viện Hiệp Hòa Bắc Kinh (2022)
Biên tập viên丨Liu Yang, Zhao Na
Biên soạn丨Li Na, Li Yule, Dong Zhe
Giám sát丨Wu Wenming
【Tuyên bố bản quyền】
Tạp chí Y học Hiệp Hòa khuyến khích tôn trọng và bảo vệ quyền sở hữu trí tuệ, chào mừng việc sao chép và trích dẫn, nhưng cần nhận được sự ủy quyền của nền tảng này. Nếu bạn có thắc mắc về nội dung bài viết và quyền sở hữu trí tuệ, hãy gửi email đến [email protected], chúng tôi sẽ liên lạc với bạn kịp thời để xử lý. Nội dung hình ảnh và văn bản chỉ dành cho mục đích trao đổi, học tập, không nhằm mục đích lợi nhuận; nội dung khoa học chỉ dành cho phổ biến kiến thức sức khỏe cộng đồng, độc giả không nên sử dụng làm cơ sở điều trị cá nhân, tự xử lý để tránh làm chậm trễ điều trị. Đối với nhu cầu liên quan đến “chữa bệnh” hãy quyết định trực tuyến hoặc trực tiếp tại ứng dụng Bệnh viện Hiệp Hòa Bắc Kinh.