Lo lắng quá…zZ

Bạn bị làm sao vậy?
Làm thế nào bây giờ! Dì tôi mới chưa đến bốn mươi tuổi đã bị ung thư buồng trứng, tôi có bị di truyền không nhỉ?
Dì của bạn là em gái của cha bạn, không phải là em gái của mẹ bạn, nên sẽ không di truyền cho bạn đâu. Hơn nữa, chỉ có dì bạn mắc bệnh, chắc chắn không phải do di truyền, còn những người khác trong gia đình thường không bị ung thư.
Nếu có người thân bị ung thư, liệu có bị di truyền không? Người bị ung thư có truyền bệnh cho con cái không? Chúng ta thường gặp những câu hỏi tương tự như vậy, vậy ung thư có di truyền thực sự không?
Trong số này, Panda béo mời Giám đốc Phòng thí nghiệm Ung thư tại Bệnh viện Ung bướu Thành phố Trùng Khánh, 易琳, đến để nói về vấn đề di truyền này.

易琳, nữ, kỹ thuật viên chính. Giám đốc Phòng thí nghiệm Ung thư tại Bệnh viện Ung bướu Thành phố Trùng Khánh. Hiện tại, cô đảm nhiệm vị trí Ủy viên Thường trực của Ủy ban Chuyên môn Y học Chính xác và Chẩn đoán Phân tử của Hiệp hội Y học Trung Tây, thành viên Hội đồng của Hiệp hội Hóa học và Sinh học Phân tử Thành phố Trùng Khánh và thành viên của Nhóm Y học Chính xác và Chẩn đoán Phân tử của Hội Y học Thành phố Trùng Khánh.
Giám đốc 易琳 cho biết, câu trả lời là có. Nhiều nghiên cứu cho thấy, yếu tố di truyền đóng vai trò rất quan trọng trong quá trình hình thành và phát triển ung thư, ung thư là một loại bệnh dễ mắc phải do nhiều gen, thường có hiện tượng tập trung trong gia đình. Hiểu một cách đơn giản, sự hình thành và phát triển của ung thư có liên quan ít nhiều đến các yếu tố di truyền, trong đó một phần yếu tố di truyền chịu trách nhiệm chính trong sự phát sinh ung thư. Điều này có nghĩa là một số loại ung thư là do di truyền.
Ví dụ điển hình, nữ diễn viên nổi tiếng Hollywood Angelina Jolie đã thực hiện phẫu thuật cắt bỏ tuyến vú hai bên phòng ngừa. Nguyên nhân là do qua xét nghiệm gen đã phát hiện cô di truyền gen ung thư BRCA1 biến thể từ mẹ, khả năng mắc ung thư vú lên tới 87%. Vì vậy, cô đã chọn thực hiện phẫu thuật cắt bỏ phòng ngừa, mặc dù lúc đó công luận xôn xao, nhưng cô đã đưa vấn đề ung thư và yếu tố nhạy cảm di truyền vào công chúng, góp phần nâng cao nhận thức của mọi người về ý thức di truyền ung thư.
Hiện tại, các khối u đặc thường gặp và đã được nghiên cứu rõ ràng bao gồm ung thư vú di truyền, ung thư buồng trứng di truyền, ung thư đại trực tràng không polyp di truyền (Hội chứng Lynch) và một số loại khác. Sự phát sinh của các khối u ác tính này thường liên quan chặt chẽ đến đột biến gen, nếu đột biến gây ung thư xảy ra ở mức độ tế bào sinh sản, thì con cái trong gia đình có nguy cơ mắc ung thư cao hơn so với quần thể bình thường.

Ung thư vú và buồng trứng di truyền
Trong ung thư vú và buồng trứng di truyền, tỷ lệ mắc bệnh do đột biến gen BRCA1/BRCA2 là rất cao, khoảng 40%-50% ung thư vú di truyền xảy ra do đột biến của gen BRCA1/BRCA2, có tài liệu ghi nhận rằng những người mang đột biến gen BRCA1 có nguy cơ mắc ung thư vú và ung thư buồng trứng lần lượt là 50%-85% và 15%-45%, còn những người mang đột biến gen BRCA2 có nguy cơ mắc ung thư vú và ung thư buồng trứng lần lượt là 50%-85% và 10%-20%. Nhưng không phải tất cả những người mang đột biến đều sẽ phát triển thành ung thư, chỉ có những người mang đột biến này có độ nhạy cảm cao với ung thư. Ngoài BRCA1 và BRCA2, còn có các gen khác như TP53, PTEN, STK11/LKB1, CDH1, CHEK2, ATM, MLH1, MSH2 đã được chứng minh liên quan đến ung thư vú di truyền và/hoặc ung thư buồng trứng.
Quản lý rủi ro cho người mang đột biến BRCA1/2:

Ung thư đại trực tràng di truyền
Hội chứng Lynch là hội chứng ung thư đại trực tràng di truyền thường gặp nhất trong lâm sàng, chiếm 2%-4% tất cả các trường hợp ung thư đại trực tràng. Hội chứng Lynch do đột biến gen sửa chữa lỗi DNA (MMR) ở tế bào sinh sản gây ra, MMR chủ yếu bao gồm các gen như MLH1, MSH2, MSH6 và PMS2. Những người mang đột biến tế bào sinh sản có nguy cơ mắc nhiều loại ung thư như ung thư đại trực tràng, ung thư nội mạc tử cung, ung thư buồng trứng, ung thư dạ dày, ung thư ruột non, ung thư gan mật, ung thư đường tiết niệu trên, ung thư não, ung thư da, v.v. Bệnh nhân mắc hội chứng Lynch rất dễ mắc nhiều khối u nguyên phát trong suốt cuộc đời, 54%-61% bệnh nhân sẽ mắc một khối u nguyên phát thứ hai, và 15%-23% bệnh nhân sẽ phát triển ba khối u trở lên.
Ung thư đại trực tràng thường được xem là ung thư nguyên phát của hội chứng Lynch, nguy cơ mắc bệnh ở nam giới cao hơn nữ giới. Ở nam, nếu bệnh nhân hội chứng Lynch không thực hiện phẫu thuật cắt bỏ đại tràng một phần hoặc toàn bộ khi phát hiện ung thư đại tràng đầu tiên, nguy cơ phát sinh một khối u nguyên phát khác trong vòng 10 năm có thể lên đến 25%-30%. Do đó, việc chẩn đoán sớm hội chứng Lynch rất có ý nghĩa trong việc điều trị bệnh ung thư đại trực tràng. Nhưng ở những gia đình mắc hội chứng Lynch, tỉ lệ mắc ung thư nội mạc tử cung cao hơn hoặc bằng so với ung thư đại tràng, trong số các trường hợp nữ này, 50% bệnh nhân có ung thư nội mạc tử cung hoặc ung thư buồng trứng là khối u ác tính đầu tiên của họ.
Trong ung thư nội mạc tử cung liên quan đến hội chứng Lynch, gen sửa chữa lỗi là gen nhạy cảm chính, trong đó gen MSH2 chiếm 50-60%, MLH1 chiếm 24-40%, MSH6 chiếm 10-13%. Những phụ nữ có đột biến gen hMLH1 và hMSH2 có nguy cơ mắc ung thư nội mạc tử cung suốt đời là 40-60% và ung thư buồng trứng là 9-12%. Một nghiên cứu đánh giá những người mang đột biến gen hMSH6 ghi nhận rằng khi phụ nữ đạt 70 tuổi, tỷ lệ xảy ra ung thư nội mạc tử cung là 71%.
Quản lý rủi ro lâm sàng đối với hội chứng Lynch:
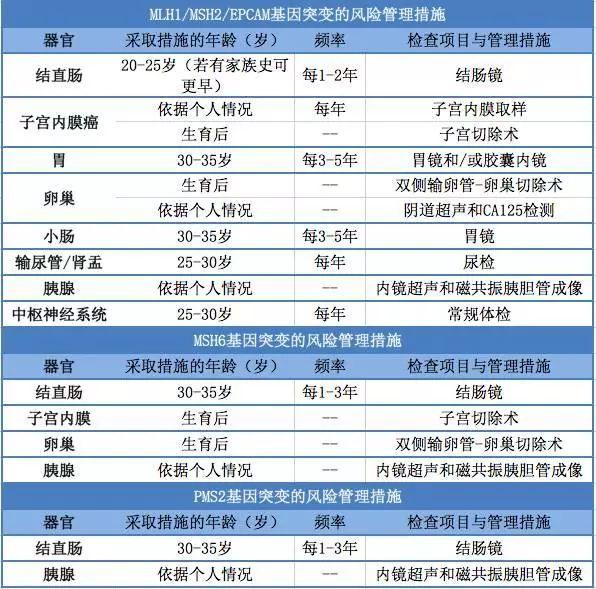
Khi kiểm tra các loại ung thư di truyền này, khuyên bệnh nhân nên đến tham vấn di truyền tại các phòng khám chuyên nghiệp. Đối với phụ nữ có đột biến gen di truyền, phương pháp chính để giảm thiểu tác động của bệnh là chẩn đoán sớm. Ngoài ra, ăn uống hợp lý, tập thể dục vừa phải, bỏ thuốc lá và rượu, cân bằng tâm lý, giữ thói quen sống tốt cũng là những yếu tố quan trọng để giảm thiểu nguy cơ mắc ung thư.

Những điều bạn cần biết…
Câu hỏi 1: Nếu có nhiều người thân trong gia đình bị ung thư thì chắc chắn đó là di truyền?
Trước tiên cần phải làm rõ rằng, khi chúng ta đề cập đến “người thân” trong phân tích di truyền là những “huyết thống” có mối quan hệ huyết thống với nhau, chẳng hạn như bạn và dì, anh em họ là huyết thống, nhưng với chú, cô thì không phải. Vậy có nhiều huyết thống bị ung thư có phải do di truyền không? Vẫn cần phải phân tích cụ thể tình huống.
Ví dụ, trong dòng họ sau đây, mẹ của A có bốn người chị, trong đó có hai người bị ung thư vú, một người bị ung thư buồng trứng, và họ đều mắc bệnh khi còn trẻ, phù hợp với đặc điểm của hội chứng ung thư vú/buồng trứng di truyền (HBOC), dưới sự trợ giúp của nhà tư vấn, đã tiến hành kiểm tra gen BRCA1/2. Báo cáo kiểm tra cho thấy ba chị em mắc bệnh đều có một đột biến gây bệnh trong gen BRCA1, xác nhận rằng họ thực sự mắc hội chứng ung thư vú/buồng trứng di truyền.
Một ví dụ khác, trong dòng họ này, bố của B, ông nội và một chú đều mắc ung thư phổi, và tuổi mắc bệnh của bố và chú sớm hơn ông nội trên 20 năm. Sau khi trao đổi thông tin một cách cẩn thận, chúng tôi tìm hiểu rằng ông nội của B không hút thuốc, sau khi về hưu có thói quen ngồi quán trà hàng ngày và thường xuyên tiếp xúc với khói thuốc lá; bố không hút thuốc nhưng do công việc nên thường xuyên tiếp xúc với khí thải ô tô và bụi bẩn; còn chú chưa rõ có hút thuốc hay không, nhưng thường xuyên làm việc trong ngành xây dựng và sơn.
Một mặt, sự đồng thuận hiện nay nhìn chung cho rằng, các yếu tố môi trường là nguyên nhân chính gây ung thư phổi; mặt khác, từ những thông tin mà chúng tôi thu thập được, bố, ông nội và chú của B đều lâu dài tiếp xúc với những yếu tố môi trường bất lợi (khói thuốc, khí thải, bụi, v.v.), ông nội chỉ bắt đầu tiếp xúc sau khi nghỉ hưu, trong khi bố và chú tiếp xúc lâu dài tại nơi làm việc, cũng phù hợp với việc tuổi mắc bệnh của bố và chú sớm hơn ông nội. Cuối cùng, chúng tôi cho rằng yếu tố gây bệnh chính trong gia đình của B với ba người mắc ung thư phổi là các yếu tố môi trường bất lợi.
Câu hỏi 2: Ung thư buồng trứng, ung thư vú và ung thư nội mạc tử cung chỉ có thể di truyền từ mẹ?
Trước tiên, hãy tìm hiểu về nhiễm sắc thể, DNA và gen.
Nhiễm sắc thể là vật chất mang thông tin di truyền trong nhân tế bào, có hình dạng trụ hoặc que dưới kính hiển vi, chủ yếu được cấu tạo từ DNA và protein, dễ dàng nhuộm bằng thuốc nhuộm kiềm, do đó có tên như vậy. Trong tế bào cơ thể người có tổng cộng 46 nhiễm sắc thể, tương đương 23 cặp.
DNA là viết tắt của axit deoxyribonucleic, là một loại đại phân tử sinh học mang thông tin di truyền, được kết nối từ bốn loại nucleotide deoxyribose, thường có cấu trúc xoắn đôi.
Gen là đoạn DNA nhỏ nhất có chức năng sinh học nhất định (chẳng hạn như mã hóa một loại protein).
Vậy hai mươi ba cặp nhiễm sắc thể của con người đến từ đâu? Khi cha mẹ tạo ra tinh trùng và trứng, số lượng nhiễm sắc thể sẽ giảm một nửa, điều này có nghĩa là trong tinh trùng và trứng chỉ có 23 nhiễm sắc thể, khi chúng kết hợp lại, lại hình thành đầy đủ 23 cặp nhiễm sắc thể. Vì vậy, trong điều kiện bình thường, mỗi cặp nhiễm sắc thể của con người đều có một nhiễm sắc thể từ cha và một nhiễm sắc thể từ mẹ. Đến đây bạn có thể hiểu rằng, ngay cả với những “khối u nữ”, đột biến gây bệnh có thể di truyền từ cha.
Hơn nữa, những “khối u nữ” không chỉ ảnh hưởng đến phụ nữ, chẳng hạn như hội chứng ung thư vú/buồng trứng di truyền (HBOC) mà chúng ta đã đề cập trước đó, nam giới mặc dù không có buồng trứng nhưng không có nghĩa là không mắc ung thư buồng trứng, những nam giới mang đột biến bệnh BRCA1/2 có nguy cơ mắc ung thư vú (đúng vậy, mặc dù rủi ro thấp hơn so với phụ nữ, nhưng nam giới cũng có thể mắc ung thư vú!), ung thư tuyến tiền liệt, ung thư tụy và nhiều loại ung thư khác.
Câu hỏi 3: Chỉ có một người trong gia đình bị ung thư thì chắc chắn không di truyền?
Có nhiều thành viên trong huyết thống mắc ung thư là một biểu hiện quan trọng của ung thư di truyền và cũng là một trong những tiêu chí đánh giá quan trọng, nhưng không phải là tiêu chuẩn tuyệt đối.
Thứ nhất, ung thư di truyền không chỉ có sự xuất hiện của nhiều người mắc bệnh trong huyết thống, mà còn có tuổi mắc bệnh sớm, một người mắc nhiều khối u nguyên phát và các biểu hiện khác. Thứ hai, do nhiều nguyên nhân, số lượng người thân hiện nay thường không nhiều, vì vậy có thể không có trường hợp “nhiều người thân bị ung thư”. Thứ ba, đột biến gây bệnh không chỉ có thể đến từ cha mẹ mà còn có thể là đột biến mới phát sinh (đúng vậy, bạn không nghe nhầm, đó là đột biến mới).
Vì vậy, ngay cả khi chỉ có một người trong gia đình mắc ung thư, cũng không nên chủ quan.
Câu hỏi 4: Tại sao đôi khi tôi đã bỏ tiền và thời gian để làm xét nghiệm gen nhạy cảm ung thư, mà vẫn không đạt được kết quả như mong muốn?
Trước tiên, hãy hiểu ý nghĩa của xét nghiệm gen nhạy cảm ung thư. Xét nghiệm gen nhạy cảm ung thư có ý nghĩa quan trọng trong chẩn đoán và điều trị lâm sàng các loại ung thư di truyền, có thể giúp chúng ta đánh giá rủi ro di truyền của một cá nhân đối với một loại ung thư nhất định, từ đó hỗ trợ chẩn đoán ung thư di truyền và thực hiện các biện pháp phòng ngừa cá nhân hóa. Đồng thời, cần hiểu rằng việc xét nghiệm gen cũng tồn tại những hạn chế không thể tránh khỏi.
Thứ nhất là hạn chế trong nhận thức về gen nhạy cảm ung thư, mặc dù y học đang phát triển nhanh chóng, nhưng vẫn chưa xác định được tất cả các gen liên quan đến ung thư di truyền, vì vậy xét nghiệm gen hiện tại không thể bao quát tất cả các gen nhạy cảm ung thư.
Thứ hai là hạn chế của công nghệ, tất cả các phương pháp xét nghiệm hiện đang được ứng dụng trong lĩnh vực xét nghiệm gen đều có những ưu điểm và hạn chế riêng, chẳng hạn như công nghệ PCR chỉ có thể phát hiện các điểm đã biết, công nghệ giải trình tự khó phát hiện các tái tổ hợp lớn.
Thứ ba là hạn chế trong việc giải thích kết quả, một mặt chúng ta vẫn chưa rõ ràng về một số thay đổi của DNA có dẫn đến hiệu ứng sinh học hay không và hiệu ứng đó lớn đến mức nào, mặt khác, do khả năng sinh học thông tin khác nhau, cũng như các yếu tố chủ quan như kinh nghiệm và thiên hướng cá nhân, người giải thích khác nhau có thể đưa ra các giải thích khác nhau dựa trên các dữ liệu ban đầu thu được.
Dựa trên các yếu tố trên, hiện tại không thể hoàn toàn tránh được tình huống “đã bỏ tiền và thời gian để làm xét nghiệm gen nhạy cảm ung thư nhưng không đạt được kết quả như mong muốn”, và điều đó không có nghĩa là bạn bị “lừa”. Theo hiệu ứng sinh học được tạo ra và mức độ chứng cứ hiện có, các thay đổi trong DNA thường được phân loại thành 5 loại – đột biến gây bệnh, đột biến nghi ngờ gây bệnh, đột biến không rõ ý nghĩa, đột biến nghi ngờ không gây bệnh và đột biến không gây bệnh.
“Đột biến không rõ ý nghĩa” là kết luận nghiêm túc được đưa ra bởi các nhà sinh học thông tin sau khi phân tích kỹ lưỡng và tham khảo tài liệu phong phú, có nghĩa là hiện tại không thể xác định hiệu ứng sinh học do thay đổi DNA này gây ra là gây bệnh hay không, cũng không có đủ chứng cứ tài liệu chứng minh rằng nó gây bệnh hay không, và theo sự phát triển của y học hoặc sự xuất hiện của chứng cứ mới, nó có thể được phân loại lại vào các loại khác. Khi có “đột biến không rõ ý nghĩa”, đừng lo lắng quá, nhà tư vấn sẽ phân tích theo tình huống cụ thể và đưa ra lời khuyên về quản lý sức khỏe.

Tác giả / Panda Béo Hình / Mạng Biên tập / 易琳
Bài viết gốc, không sao chép nếu không có sự cho phép
Cơ sở giáo dục sức khỏe phòng ngừa ung thư Thành phố Trùng Khánh / Thành viên Liên minh truyền thông y tế Trung Quốc
Dự án tài trợ tuyên truyền của Ủy ban Khoa học Thành phố Trùng Khánh